УЗИ на ранних сроках беременности
УЗИ на раннем сроке – источник важной информации. Благодаря ему можно диагностировать беременность, в том числе и внематочную, оценить состояние плода, здоровье женщины, а также предотвратить возможные угрозы. Это единственный метод диагностики, который позволяет получить такое количество информации всего за 10 минут.
Несмотря на множество достоинств УЗИ на ранних сроках беременности, будущие мамы относятся к нему настороженно. Возможно, такое отношение связано с ошибочным представлением о процедуре. В статье расскажем, вредно ли УЗИ, зачем оно нужно и как проходит, какой срок является оптимальным для диагностики.
Когда делают УЗИ на ранних сроках
Ультразвуковое исследование информативно уже в первую неделю задержки месячных. Это 5-я неделя беременности по данным УЗИ или 3-я – с точки зрения эмбриологии. Однако наиболее достоверные данные можно получить с 6-й недели (7–10 день задержки месячных).
Женщина может дождаться и планового УЗИ. Первое делают в период 10–13 недель. Оно является обязательным.
Показания для внеплановых обследований
Внеплановое первое УЗИ при беременности проводится именно для определения зачатия. Важно определить количество плодных яиц, их жизнеспособность, выявить, где происходит развитие эмбриона – в матке или за ее пределами (внематочная беременность), а также обнаружить все отклонения – пузырный занос, пороки развития и другое.
Внеплановая ранняя диагностика беременности по УЗИ необходима, если:
- есть задержка месячных более 3–5 дней;
- болит низ живота или поясница, есть кровянистые влагалищные выделения на фоне задержки;
- появляется сильная боль в паху, повышается температура тела и есть другие признаки замирания плода;
- была обнаружена угроза прерывания беременности;
- диагностированы гинекологические заболевания (киста, фиброма, плохая проходимость маточных труб);
- выявлен резус-конфликт;
- в анамнезе есть хронические болезни (сахарный диабет, заболевания почек, сердца);
- выявлено неправильное предлежание плаценты или размер плода не соответствует срокам беременности;
- диагностирована гипоксия плода, истмико-цервикальная недостаточность;
- работа матери предполагает контакт с вредными химическими веществами, вибрацией.
Раннее выявление нарушений позволит сохранить плод, поэтому, чем раньше обратиться в больницу, тем лучше.
Вред и частота УЗИ
УЗИ на малом сроке беременности – это единственный безопасный неинвазивный метод обследования будущей мамы. Но почему-то сложилось мнение, что он приносит вред ребенку, может вызвать тяжелые патологии развития. Это неправда.
Медики уверены, что УЗ-аппарат никакого негативного воздействия на плод не оказывает. По данным Американского института ультразвука, ни у одного пациента или сотрудника, работающего на ультразвуковой установке, биологических дефектов не обнаружено.
Всемирная организация здравоохранения также рекомендует проходить УЗИ в каждом триместре, чтобы вовремя обнаружить отклонения.
Выходит, ультразвуковое исследование безопасно? Совершенно верно. Современные УЗ-аппараты излучают волны частотой 2–10 МГц. Это небольшая мощность, поэтому нагрузка на организм несущественная. Также нужно учесть, что не все волны доходят до плода, большая часть поглощается тканями матери.
Несмотря на безопасность, УЗИ нужно делать только по показаниям, ровно столько раз, сколько скажет врач. Просто так обследование никто не проводит. На раннем сроке, если угрозы нет и женщина себя чувствует хорошо, лишний раз тревожить малыша незачем.
В первом триместре проходит формирование всех органов и систем, плод уязвим, поэтому лучше дождаться планового УЗИ в 12–13 недель. Второй скрининг проводится на сроке 18–21 неделя, а третий – 30–33.
Какие данные получают на 1-м УЗИ


Пример протокола УЗИ на ранних сроках беременности
УЗИ показывает беременность на ранних сроках, помогает определить предполагаемую дату родов, анатомические особенности малого таза женщины, состояние эмбриона и грубые аномалии развития, вероятность осложнений.
В ходе УЗИ врач фиксирует основные показатели плода, в соответствии с ранним сроком, по которым можно оценить вероятность пороков развития. Это копчико-теменной и бипариетальный размеры, толщина воротникового пространства, длина носовой кости и другие.
Плодное яйцо
О наступлении беременности говорят, если в полости матки есть плодное яйцо. По его размерам судят о сроке зачатия и предполагаемой дате родов. Погрешность может составлять 1–2 недели.
Уже на 7–10 день после задержки месячных можно точно сказать, где располагается плодное яйцо – в матке, трубе или яичнике. К этому времени его размер достигает 2–3 мм. К 11 неделе, когда назначают УЗИ, оно вырастает до 6–9 см.
Если размеры плодного яйца существенно ниже нормы, это может свидетельствовать о замирании. Высокие показатели указывают на крупный плод.
Если плодное яйцо не одно, то речь идет о многоплодной беременности.
Желточный мешок
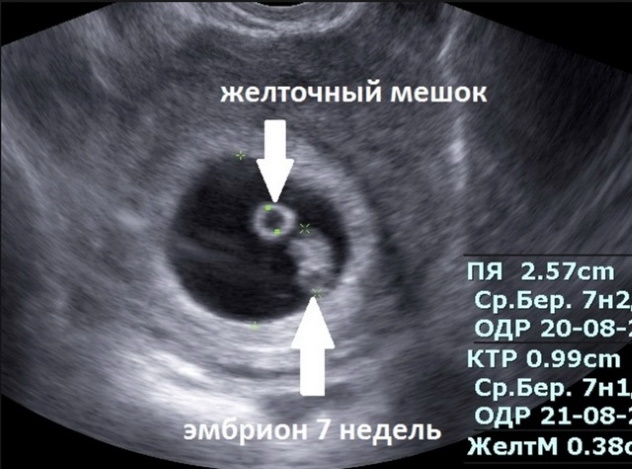

Фото: желточный мешок и эмбриона на снимке УЗИ на раннем сроке
Это зародышевый орган, из которого формируются внутренние органы. На ранних сроках УЗИ его не покажет, в протоколе ставится отметка «не визуализируется».
Если он будет, а его размеры достигнут 6 мм, то вероятно наличие патологий.
Амнион
Это внутренняя оболочка, в которой находятся околоплодные воды. В норме ее наполнение должно составлять 50–100 мл. Отклонения в меньшую сторону свидетельствуют о маловодии, в большую – о многоводии.
Сердцебиение
Уже на ранних сроках можно услышать, как бьется сердце ребенка. Абдоминальный датчик заметит его на 5–6 неделе. Количество сердечных сокращений на сроке 11 недель достигает 140–160 ударов в минуту, однако отклонение на 40 ударов считается нормальным.
Уменьшение ЧСС до 85–100 или увеличение свыше 200 ударов/минуту указывают на высокую вероятность прерывания беременности.
Воротниковая зона
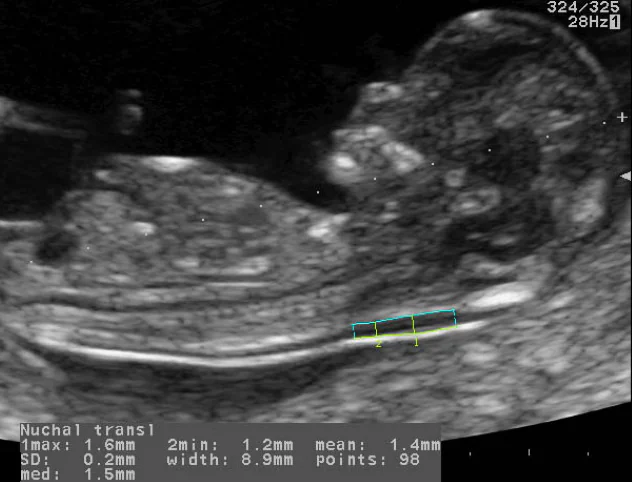

В ходе обследования измеряется ее толщина. В норме она должна быть 1,6–1,7 мм. Это важный показатель, поскольку по его значению можно выявить синдром Дауна.
Толщина воротниковой зоны – это складка кожи сзади шеи. Если ее размер 2,7–3 мм, то можно говорить о хромосомных нарушениях. В этом случае назначается дополнительное обследование, поскольку 9 из 10 таких детей чаще всего рождаются здоровыми.
Чем больше толщина воротниковой зоны, тем выше риск синдрома Дауна и хромосомных патологий.
Носовая кость
Она должна визуализироваться, нормальные размеры 2–4,2 мм. Меньшие значения указывают на аномалию развития, отклонения в большую сторону невозможны.
Если на сроке 11–13 недель носовая кость не визуализируется, то есть она слишком маленькая, то есть риск синдрома Дауна, Эдвардса, Патау, Тернера и др.
Копчико-теменной размер
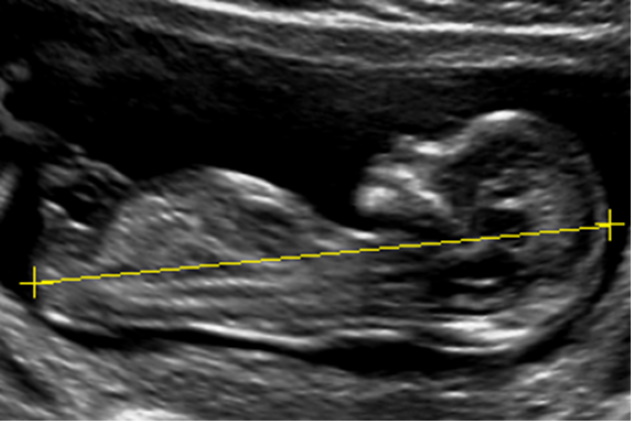

Это длина от темени до копчика. Чем она больше, тем крупнее плод. В норме этот показатель составляет 43–84 мм. КТР позволяет определить точный срок беременности с погрешностью 3–4 дня.
Значения выше нормы свидетельствуют о следующем:
- неправильно определен срок беременности;
- ребенок крупный из-за генетических особенностей;
- у матери гиперфункция щитовидной железы;
- есть врожденные патологии;
- резус-конфликт.
Окончательные выводы делаются после следующих УЗИ, поскольку важно отследить динамику роста, увеличение пропорционально сроку или же КТР растет более быстрыми темпами.
Причины низкого копчико-теменного размера:
- инфекционные болезни матери;
- гибель плода;
- гормональные нарушения;
- хромосомные патологии: синдром Дауна, Патау и другие;
- недостаток эндометрия;
- резус-конфликт.
Помимо УЗИ, женщина должна пройти комплексное обследование.
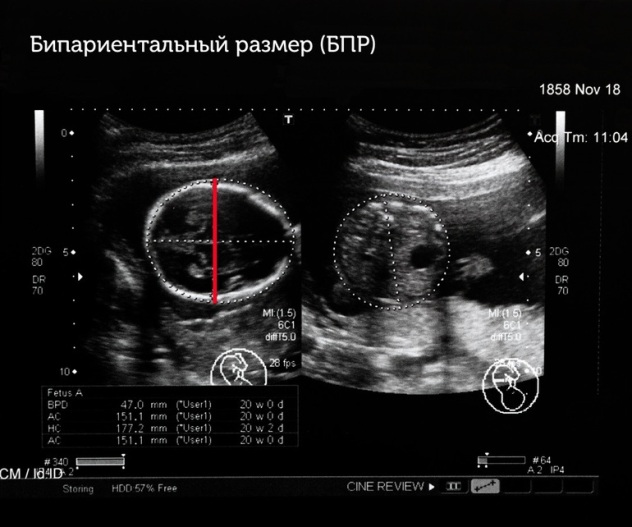
Бипариетальный размер
Измеряется расстояние от виска до виска. Норма 1,7–2,4 см. Превышение этих показателей может свидетельствовать о больших размерах плода или же о тяжелых патологиях – гидроцефалии, грыже мозга. Низкие значения – также повод для беспокойства, поскольку высока вероятность внутриутробной задержки развития.
Лобно-затылочный размер
Это расстояние от лобной до затылочной кости. Оно не превышает 31 мм. По его значению можно судить о развитии мозга, строении костей черепа, наличии образований.
ЛЗР должен увеличиваться пропорционально сроку беременности.
Если лобно-затылочный размер маленький, то можно говорить об отставании в развитии. Высокие показатели могут указывать на опухоль головного мозга, водянку, грыжу.
Таблица нормальных значений:
| Показатель | Нормальное значение для 11–13 недель |
|---|---|
| КТР | 43–84 мм |
| БПР | 17–24 мм |
| НК | 2–4,2 мм |
| ТВП | 1,6–1,7 мм |
| ЛЗР | 31 мм |
УЗИ на ранних сроках беременности делается без особой подготовки. Все, что потребуется от женщины, это паспорт, обменная карта беременной, бахилы, пеленка, салфетки и хорошее настроение. Соблюдать диету или наполнять мочевой пузырь не нужно, только если врач попросит это сделать. Не стоит переживать, поскольку волнения передаются малышу, что может отразиться на частоте сердечных сокращений.
Если на ранних сроках беременности женщине делают трансвагинальное УЗИ, то ей необходимо приобрести презерватив, который будет одеваться на датчик. При желании сделать видеозапись на память, понадобится флешка, куда можно скинуть информацию.
Как проводится УЗИ
Существует две основных методики ультразвукового исследования – трансабдоминально и трансвагинально. Последнее УЗИ можно делать только на ранних сроках и только по показаниям, поскольку оно может привести матку в тонус. Расскажем более подробно о каждом методе.
Трансабдоминально
Сканирование происходит через переднюю брюшную стенку. То есть доктор водит датчиком по животу, предварительно нанеся на кожу гель. Никаких болезненных ощущений или дискомфорта в ходе исследования не возникает.
Трансвагинально

Внутреннее УЗИ позволяет выявить плодное яйцо уже через 3 недели после зачатия, то есть через 5–7 дней после задержки месячных. Абдоминальное менее информативно.
Трансвагинальное УЗИ на ранних сроках беременности напоминает гинекологический осмотр, вот только дискомфортных ощущений нет.
Процедура проходит так:
- Женщина должна раздеться ниже пояса и лечь на кушетку, как при гинекологическом осмотре.
- На датчик надевается презерватив, его вводят во влагалище, неглубоко. Затем его перемещают со стороны в сторону, сканируя органы малого таза.
Если посредством трансвагинального УЗИ не будут выявлены патологии, то следующее сканирование будет во втором триместре, только абдоминально.
Какие патологии может выявить УЗИ на ранних сроках
Можно обнаружить следующие отклонения:
- внематочную беременность;
- замирание плода;
- маловодие или многоводие;
- отслойку или предлежание плаценты;
- синдром Дауна и другие хромосомные патологии;
- гидроцефалию;
- тонус матки;
- грыжу или опухоль головного мозга.
Если патологии развития плода несовместимы с жизнью, беременной может быть предложено прервать беременность.
Внематочная беременность
УЗИ покажет, где находится плодное яйцо – в матке или за ее пределами. При неправильном месторасположении плода делается аборт, и чем раньше, тем лучше, пока нет осложнений.
Замирание плода
УЗИ является единственным верным способом диагностики замершей беременности. Если сердцебиение отсутствует, значит, плод умер.
Тонус матки
При повышенном тонусе есть риск выкидыша. Плод изгоняется в результате чрезмерных сокращений матки.
Мало- или многоводие
При маловодии количества околоплодных вод недостаточно для вынашивания ребенка, поэтому повышается вероятность выкидыша, недоразвитости легких малыша и других патологий. Многоводие – это противоположное состояние, при котором есть риск отслойки плаценты и преждевременного разрыва плодного пузыря.
Синдром Дауна
О высокой вероятности синдрома Дауна можно говорить при большой толщине воротниковой зоны, хотя в 30–50% случаев на экране монитора больной ребенок может выглядеть вполне нормально.
Биопсия ворсин хориона – на 100% достоверный метод диагностики хромосомных патологий.
Патологии плаценты
Посредством УЗИ матки можно выявить предлежание и отслойку плаценты. Беременные с такими патологиями подлежат более тщательному наблюдению, поскольку есть риск невынашивания плода.
УЗИ на любых сроках безопасно как для матери, так и для ребенка. Оно позволяет получить важную информацию о течении беременности и здоровье малыша, поэтому делать его нужно обязательно всем. Своевременная коррекция выявленных нарушений позволит сохранить жизнь крохе.
Фото: ru.freepik.com, fgu-radiovetlab.ru
Полезное видео об ультразвуковом исследовании на ранних сроках беременности


Список источников:
- Кулаков В. И., Серов В. Н., Демидов В. Н. и др. Алгоритм пренатального мониторинга // Акушерство и гинекология. – 2000. – № 5. – С. 56–59.
- Медведев М. В. Основы ультразвукового исследования в акушерстве: практическое пособие для врачей. – М.: Реал Тайм, 2006. – 96 с.
- Панина О. Б. Развитие плодного яйца в I триместре беременности: диагностика и прогнозирование перинатальной патологии: автореф. … д-ра мед. наук: 14.00.01. – М., 2000. – 37 с.
- Хачкурузов С. Г. Ультразвуковое исследование при беременности раннего срока. – МЕДпресс информ, 2013.
- А. Флейшер, Ф. Мэнинг, П. Дженти, Р. Ромеро. Эхография в акушерстве и гинекологии. 2005.
- А. Ю. Блинов, М. В. Медведев, О. И. Козлова. Основы ультразвуковой фетометрии. 2016 год.